月経前症候群(PMS)の症状と治療法
―女性のQOLを高めるPMSとの付き合い方

生理が近づいてくると「頭痛がする、気持ち悪い、お腹や胸が張って苦しい、ニキビが気になる、とにかくイライラする――」こんな不調を感じたことはありませんか? 毎月繰り返すようなら、それは月経前症候群(PMS)かもしれません。婦人科専門医の竹元医師の監修のもと、PMSの症状や治療法を紹介します。
CONTENTS
月経前症候群(PMS)とは
「月経前症候群(premenstrual syndrome:PMS)」とは、生理前の3~10日間ほど続く、心と身体に不調が現れる状態です。更年期障害や生理痛とは異なり、生理が始まるとスッと軽くなる、または消失するのが特徴です。
多くの女性が悩んでいます
PMSは生理のある女性であれば年齢を問わず誰にでも起こるもので、多くの女性が毎月訪れる不調を感じています。
ただ、どのような症状が現れるのか、またその程度は個人差が大きく、自覚症状がないほど軽い人がいるのに対し、寝込んでしまうほど重くつらい症状が出る人もいます。
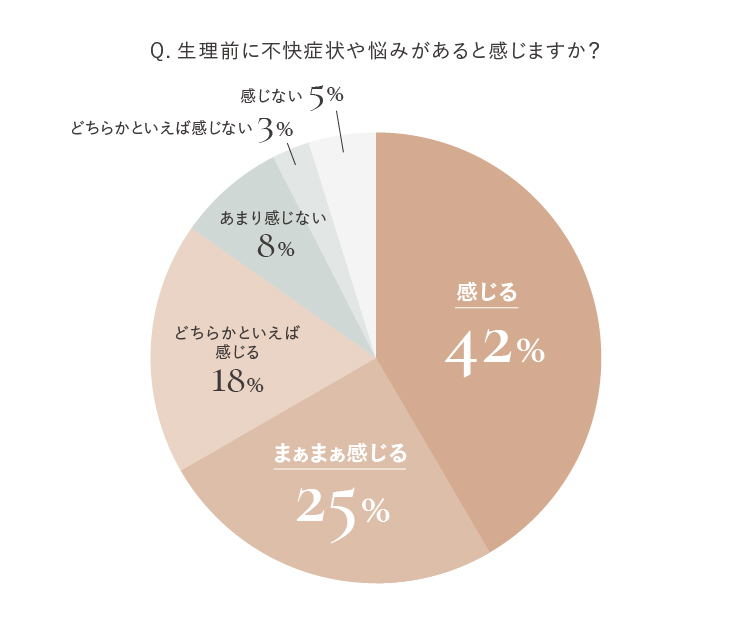
※自社調べ(n=400)
女性の社会進出を妨げる要因にも
女性活躍支援に伴い「女性の健康」に関する問題が注目されている一方で、PMSの認知度は未だ低く、女性自身であってもPMSの症状や治療・ケアについて知らない人は少なくありません。
PMSによって日常生活に不便があるだけでなく、集中力や意欲の低下、人間関係の悪化といった社会的生活に支障をきたすことも。仕事にも影響を与えることから、女性のキャリアアップを妨げる要因の一つとなっています。
PMS症状をチェックしてみましょう
PMSには、大きく心の症状(精神的症状)と身体の症状(身体的症状)があります。症状は様々ですが、イライラや腹痛・腰痛、胸の張り、眠気、ニキビ・吹き出物といった肌の不調を感じる人も多いようです。
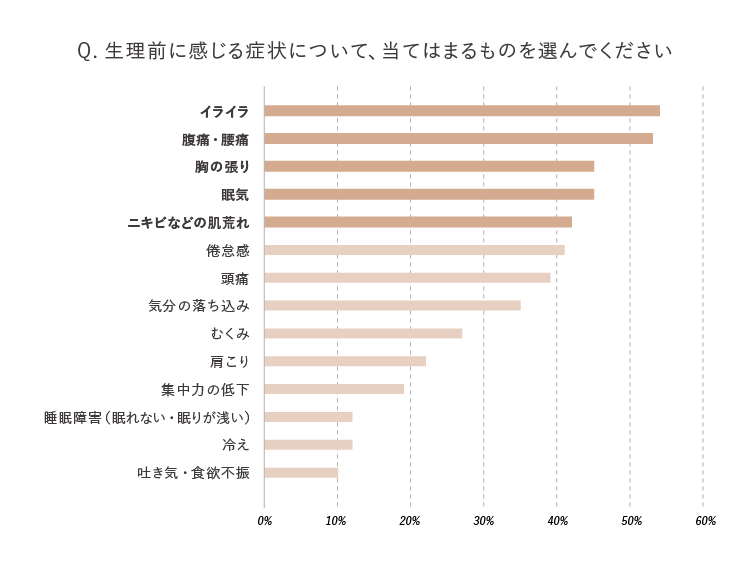
※自社調べ(n=400)
代表的なPMS症状を紹介します。米国産婦人科学会の診断基準では、過去の月経周期で3回以上連続して、次のような症状がひとつ以上認められる場合に、PMSと診断されます。
心の症状(精神的症状)
- ・イライラ
- ・抑うつ
- ・怒りっぽくなる
- ・不安
- ・緊張
- ・パニックになる
- ・涙もろくなる
- ・孤独を感じる
- ・無気力、やる気が出ない
- ・集中力が低下する
- ・判断力が低下する
- ・不眠、眠りが浅い
- ・過眠、日中に眠くなる
- ・人に会いたくない
身体の症状(身体的症状)
- ・腰痛
- ・頭痛
- ・下腹部痛
- ・胸の張り、痛み
- ・お腹が張り、腹痛
- ・関節痛
- ・冷える
- ・食欲増進、体重が増える
- ・食欲不振、体重が減る
- ・吐き気
- ・手足のむくみ
- ・便秘、下痢
- ・疲れ、だるい
- ・めまい
- ・熱っぽい、ほてり
- ・寒気
- ・動悸
- ・ニキビ、吹き出物、肌荒れ、敏感肌
精神状態の不安定が重症化した月経前不快気分障害(PMDD)

PMS期の抑うつや怒りの爆発、絶望感、パニック、妄想、不眠といった情緒不安定が、いつもの生活が送れないほど著しい場合には、月経前症候群(PMS)と区別して、月経前不快気分障害(premenstrual dyspholic disorder:PMDD)と診断されます。
また、PMSやPMDDと似た症状にうつ病や不安障害がありますが、“生理との関連性の有無”によって病気の種類が診断されることになります。さらに、これら心の病気と、PMSやPMDDとが併発している可能性も疑われます。
PMDDの治療には、精神科・心療内科への継続受診が必要です。
PMSの原因はホルモンだけではありません
PMSの原因ははっきりとわかっていないものの、主に月経周期によるホルモン分泌の変動が影響していると考えられています。

女性の体内では、ホルモンバランスの変化によって、卵胞期、排卵期、黄体期、月経の4つの周期を繰り返しています。排卵から月経開始までの期間(黄体期)に分泌量が増える女性ホルモンの「プロゲステロン(黄体ホルモン)」は、心と身体にあらゆる不調をもたらします。
また、黄体期の後半で、「プロゲステロン(黄体ホルモン)」と「エストロゲン(卵胞ホルモン)」の分泌量が急激に減少することで、脳と卵巣間で起こるホルモンの相互作用に異常を引き起こすこともPMSの要因といわれています。
閉経後は月経が止まるので、ホルモン分泌の変動がなくなり、PMSとしての症状はなくなります。
ストレスや性格的な傾向がPMSに影響する場合も
体内の女性ホルモンの変化以外にも、ストレス、過労、睡眠不足、不規則な生活、偏った食生活なども、脳内ホルモンや自律神経の働きを乱し、PMSに影響を与えるといわれています。
ストレスを溜めやすい性格の人、激務な職場で働く女性などもPMSになりやすい傾向があります。PMSによってストレス感度が高まる悪循環に。
PMSになりやすいタイプ
- ・真面目
- ・几帳面
- ・我慢強い
- ・責任感が強い
- ・完璧主義
- ・自分に厳しい
- ・負けず嫌い
- ・落ち込みやすい
- ・緊張しやすい
基本のPMS対処法とセルフケア
生理前に不調を感じても、ある程度は、セルフケアで対処しながらPMSとうまく付き合っていくことは可能です。心と身体を整えるセルフケアは、PMSに限らず毎日を健康的に過ごすために効果的なので、ぜひ取り入れてみてください。
1.月経周期を把握し、ホルモンバランスのリズムを知る
月経周期のトラッキング
不快な症状と生理との関連性を正しく認識するために、まずは自分の月経周期を知ることから始めましょう。生理トラッキングアプリを活用するのがおすすめです。
症状の記録、セルフモニタリング
生理前にどのような不調を感じることが多いのか、アプリや手帳に記録することで、セルフケアに活用したり、病院受診のきっかけにすることができます。
2.意識を切り替える、無理をしない
自己評価を下げない
PMS期に感情的になって気持ちが落ち込んでしまったり、周囲に当たってしまうことがあっても、「この時期だから仕方がない」と意識を切り替えられると、気持ちがラクになります。
仕事の制限、家事や育児の分担
精神的・体力的な負担を軽減するために、できる範囲で、無理をしない生活の工夫をしてみましょう。例えば、仕事をセーブしたり、急ぎではないスケジュールを調整したり、家事や育児を家族で分担するなど、周囲に協力してもらうことも大切です。
3.栄養・食生活の改善
ビタミン・ミネラルの摂取、サプリメントの活用
食生活は3食きちんと摂ることを基本に、PMSの緩和に効果的な栄養を意識してみましょう。特に、ビタミンやミネラルの不足とPMSは関連性があるといわれています。
食事での十分な摂取が難しい場合は、サプリメントで効果的に栄養を補うこともよいでしょう。
砂糖・カフェイン・アルコールを控える
甘い食べ物は、摂り過ぎるとかえってイライラしやすくなるうえに、糖質の消化にビタミンB群やカルシウムを消耗するため、PMSを悪化させることも。
また、カフェインやアルコールは脳を興奮させて、情緒不安定や不眠を増長させることがあります。アルコールや塩分の高い食事はむくみを悪化させる作用も。
いずれも依存度が高くならないよう、日頃から摂り過ぎないように気を付けてください。
| 摂りたい | ビタミンB6、ビタミンD、ビタミンE、マグネシウム、カルシウム、鉄分、ビタミンC、大豆イソフラボン |
|---|---|
| 控えたい | 砂糖、塩分、脂質、カフェイン、アルコール |
4.適度な運動と休息で、ストレスとうまく付き合う
ウォーキングやヨガで心身のバランスを整える
適度な運動は自律神経の安定に繋がり、PMSの緩和に効果的です。ウォーキングや軽いジョギングなどの有酸素運動がおすすめ。
また、女性に人気のヨガは、体を動かすだけでなく、精神を落ち着かせストレスを和らげる効果が期待できます。
休めるときはしっかり休息を
十分な睡眠と休息は、疲れとイライラ解消の基本です。休めるときは無理をせず、しっかり休んでください。
また、ストレスは溜め込まないよう気晴らしで解消しつつ、感情を言語化し整理することで、ストレスとうまく付き合っていく方法を見つけましょう。
PMSの薬物治療の選択肢

セルフケアで対処できないPMS症状については、我慢をせずできるだけ早く婦人科を受診し、積極的に治療をおこないましょう。
薬物によるPMSの治療というと、抗うつ薬などが一般的ですが、すべての症状に合うわけではありません。医師に相談のうえ、症状や希望に合わせてPMSの治療法を選択してください。
| PMS症状 | 治療法 |
|---|---|
| 軽症の場合、予防 | 生活指導、漢方薬、鎮痛剤 など |
| 中等症以上の場合 | ピル、利尿薬、抗うつ薬、精神安定剤 など |
漢方薬
西洋薬が具体的な症状に作用するのに対し、漢方薬は “体の内から働きかけて、体質を全体的に整える” ことで、PMS症状の改善をサポートするもの。
「薬には抵抗がある」という人も取り入れやすく、幅広い症状の人に選択されている治療法です。病院でも、まずは漢方薬が処方される、というケースが多いようです。
漢方薬は市販でも手に入りますが、症状や体質に合わせて選ぶ必要があるため、できるだけ病院を受診し処方してもらうとよいでしょう。
PMSや更年期障害、生理痛、生理不順など女性の不調に処方される代表的な漢方薬として、婦人科三大処方がよく選択されています。
婦人科三大処方
| 加味逍遥散 (かみしょうようさん) |
気血水※に効果的な生薬がバランスよく配合されていることから、女性の不調に幅広く処方されるポピュラーな漢方薬。体力が弱く、肩こり・疲れがあり、さまざまに変化する精神神経症状を訴える女性に対して自律神経に働きかけてホルモンバランスを整える。イライラや不安に。 |
|---|---|
| 当帰芍薬散 (とうきしゃくやくさん) |
体力のない虚弱体質、貧血気味な女性に。芍薬(シャクヤク)と当帰(トウキ)が血を補い、巡りをよくし、身体を温めることで、冷え、めまいに効果的。利尿作用でむくみの改善にも。生理不順や不妊にも処方される。 |
| 桂枝茯苓丸 (けいしぶくりょうがん) |
体力のある女性の冷え、赤ら顔でのぼせを訴える女性に。牡丹皮(ボタンピ)と桃仁(トウニン)が血流をよくして、肩こりの改善に。更年期障害や月経困難症、子宮内膜炎などの女性ホルモンにかかわる病気にも効果的。 |
鎮痛剤、精神安定剤、睡眠導入剤 など
つらいPMSの諸症状に対しては、対症療法として、それぞれ専門の治療薬を使用することがあります。市販の痛み止めなどを使用することも可能ですが、できるだけ医師や薬剤師に相談したうえで適切な薬を服用することをおすすめします。
| 症状の種類 | 医薬品 |
|---|---|
| 頭痛、下腹部痛、腰痛、胸の痛み | 鎮痛剤 |
| むくみ | むくみ改善薬、利尿剤 |
| 不眠 | 睡眠導入剤 |
| 吐き気 | 吐き気止め、酔い止め |
| 下痢・便秘 | 整腸剤、便秘薬 |
| 情緒不安定 | 精神安定剤、抗不安薬 |
| 吹き出物、ニキビ | ビタミン剤、外用薬 |
ピル
妊娠を希望していなければ、低用量ピル・超低用量ピル(LEP)、経口避妊薬(OC)で月経を止めてしまうことも選択肢のひとつ。ピルの服用で排卵自体を止めてしまうことで、ホルモン分泌の変動が穏やかになり、PMSの緩和が期待できます。
日本ではピルの連続服用に馴染みがなく抵抗感のある人も多いですが、欧米では一般的。月経を止めても女性の身体に影響しないことがわかっており、服用を止めた後の妊娠にも影響を与えないため、生活の質(QOL:クオリティ・オブ・ライフ)の向上や、月経困難症、子宮内膜症の治療に使用されています。女性にとってメリットが多いので、婦人科系疾患で悩む人は一度医師に相談してみるとよいでしょう。
一方で、血栓症のリスク*や、むくみ・吐き気などマイナートラブルの心配があることは理解しておくことが必要です。
抗うつ薬
うつ病などの治療に使われるのが抗うつ薬。PMDDや精神状態が不安定な場合に、精神科・心療内科にて処方されます。
抗うつ薬は脳内の神経伝達系に作用し、脳内環境の調整をします。効果が現れるまでに時間がかかるため(およそ1~2週間以上)、その間、精神安定剤、抗不安薬が処方される場合が多いようです。抗うつ薬の種類はSSRIやSNRIなど様々で、症状に応じて選択されます。医師に相談してください。
PMSは我慢をせずに積極ケアを。その後の生活が変わります

PMSを含む月経トラブルは「当たり前」「仕方がないもの」として諦めてきた女性は多く、治療・ケアの選択肢があることすら知らない人は少なくありません。
ただ、晩婚化、女性の社会進出といった背景もあり、過去の女性に比べて生理の回数が多いことは明らかで、そのぶんPMSに苦しむ時間が多いことになります。つらい不調を我慢する必要はどこにもありません。1日も早く積極的な治療を取り入れることで、その後の人生におけるQOLを高めることができます。
女性にとって毎月訪れる最悪な日に左右されず、仕事も家庭もプライベートも、いつも最高のパフォーマンスを発揮し快適に過ごせるように。

監修医師 竹元 葉
sowaka women's health clinic 院長
医学博士/日本産科婦人科学会 産婦人科専門医/女性のヘルスケアアドバイザー/ガスケアプローチ 認定アドバイザー/妊産婦食アドバイザー/など。2009年順天堂大学 医学部卒業。2011年順天堂大学産科婦人科学講座入局、世界保健機関インターンシップを経て2017年順天堂大学大学院卒業。2019年よりsowaka women’s health clinic院長。思春期から老年期まであらゆるライフステージの女性に親しまれている、身近なかかりつけの先生です。


